De betekenis van een psychiatrisch verpleegkundige voor mensen met een psychotische kwetsbaarheid. Een exploratief onderzoek naar de mening van de patiënten.
Het hier gerapporteerde onderzoek richt zich op een groep mensen met een langdurig traject van psychotische kwetsbaarheid die opgenomen werd in een psychiatrisch ziekenhuis waar dag en nacht verpleegkundige begeleiding aanwezig is. Voor die patiënten kunnen verpleegkundigen een belangrijk verschil uitmaken. Het is een kwetsbare groep waarbij veel van de relatie verpleegkundige-patiënt afhangt. Het leren kennen van hun opvattingen is echter niet evident omwille van het moeilijke onderscheid tussen een objectief antwoord en een antwoord dat gekleurd is door de pathologie.
Onderhavig onderzoek tracht de betekenis van de psychiatrisch verpleegkundige te leren kennen vanuit het perspectief van patiënten die met een lang traject van psychotische kwetsbaarheid opgenomen werden in een psychiatrisch ziekenhuis.
Inleiding
In de dagdagelijkse praktijk wordt de verpleegkundige-patiëntrelatie veelal als kernelement beschouwd van de psychiatrisch verpleegkunde (Hewitt et al. 2005, Dearing 2004). Onderzoek terzake heeft aangetoond dat de relatie kan bijdragen aan de preventie van relapse (Van Dusseldorp et al. 2011). Dat een therapeutische relatie een noodzakelijke voorwaarde is voor een succesvol resultaat (Scanlon 2006), en de psychiatrisch verpleegkundige die relatie ook tot de kern van haar werk beschouwt (Van Dusseldorp et al.2011), maken de vaststelling van de verpleegkundige-patiëntrelatie als “een grotendeels niet-bestudeerd verschijnsel dat niet goed begrepen is” (Scanlon 2006) nog meer verwonderlijk. Ook De Leeuw, e.a. (2012) stellen vast dat er vooralsnog “weinig onderzoek is gedaan naar de uitkomst van de verpleegkundige-patiënt relatie bij chronisch psychiatrische patiënten”.
“De data-analyse laat zien hoe de respondent zich beweegt binnen twee werelden, waarbij de verpleegkundige, afhankelijk van de wereld waarin de respondent zich op dat moment bevindt, voortdurend de afstemming moet maken met wat die respondent op dat moment nodig heeft”
Niettegenstaande dat de theorieën over psychiatrische verpleegkunde voornamelijk op die relatie focussen en de meeste artikels over ‘psychiatrisch verpleegkundige-patiënt-relaties’ hoofdzakelijk geïnspireerd zijn op de theorie van Peplau (Lego 1999), blijken “de meeste onderzoeksresultaten zich voornamelijk te beperken tot een opsomming van kenmerken en strategieën”.
Hörberg, e.a. (2004) stellen vast dat ook patiënten de psychiatrisch verpleegkundige-patiënt-relatie als belangrijk en waardevol omschrijven. Toch is er bijzonder “weinig onderzoek gedaan over wat in deze patiëntenopvattingen de relatie zo waardevol maakt”.
In de geestelijke gezondheidszorg is de “opvatting gegroeid dat de meningen van patiënten ernstig” genomen moeten worden. Net omdat de patiënten rechtstreeks met de verpleegkundige zorg in contact komen, kunnen ze in het beoordelingsproces van verpleegkundige zorg niet genegeerd worden (Debyser et al. 2011). Toch zien we dat de kenmerken en karakteristieken van een “goede verpleegkundige voornamelijk worden bestudeerd vanuit verpleegkundig perspectief, dit terwijl de percepties van patiënten vaak verschillen van die van professionals” (Forrest et al. 2000).
Er werd een brede literatuurstudie uitgevoerd over ‘de goede psychiatrisch verpleegkundige vanuit patiëntenperspectief’ Hier kunnen we slechts kort op focussen. Uit deze literatuurstudie blijkt dat patiënten veeleer de interpersoonlijke en menselijke kwaliteiten van verpleegkundigen waarderen dan een specifieke verpleegkundig-therapeutische benadering. Een goede psychiatrisch verpleegkundige wordt frequent omschreven als iemand met gezond verstand, warmte en sensitiviteit, vriendelijkheid, iemand die een vriend zou kunnen zijn en als iemand die de noden van de patiënten herkent en hen als individuen benadert (Forrest et al. 2000, Allen et al. 2003, Lammers & Happell 2003, Andreasson & Skärsäter 2012). Moyle (2003) omschrijft het belang van de verpleegkundige aanwezigheid als middel om geruststelling te bekomen. Voorlopig lijken de uitkomsten van de onderzoeken zich te beperken tot een opsomming van kenmerken die door patiënten geformuleerd werden, over mogelijke onderlinge verbanden en/of interferenties tussen de kenmerken werd niets teruggevonden.
Het hier gerapporteerde onderzoek richt zich op een groep mensen met een langdurig traject van psychotische kwetsbaarheid die opgenomen werd in een psychiatrisch ziekenhuis waar dag en nacht verpleegkundige begeleiding aanwezig is. Voor die patiënten kunnen verpleegkundigen een belangrijk verschil uitmaken. Het is een kwetsbare groep waarbij veel van de relatie verpleegkundige-patiënt afhangt. Het leren kennen van hun opvattingen is echter niet evident omwille van het moeilijke onderscheid tussen een objectief antwoord en een antwoord dat gekleurd is door de pathologie.
Onderhavig onderzoek tracht de betekenis van de psychiatrisch verpleegkundige te leren kennen vanuit het perspectief van patiënten die met een lang traject van psychotische kwetsbaarheid opgenomen werden in een psychiatrisch ziekenhuis.
Methodologie
Om de diepere betekenis van de ervaring van patiënten te achterhalen, werd geopteerd voor een kwalitatief onderzoek a.d.h.v. de ‘grounded theory benadering’ (Polit&Beck 2010, Glaser & Strauss 1967) met fenomenologische oriëntatie.
De data werden d.m.v. semi-gestructureerde interviews bekomen, geanalyseerd en vervolgens met elkaar in verband gebracht om zodoende de betekenis van de opname en de positie van de psychiatrisch verpleegkundige daarbij te achterhalen. Er werd gebruik gemaakt van de constant comparatieve methode (Holloway & Wheeler 2010) en van onderzoekerstriangulatie (Morse & Field 1995). Het onderzoek blijft echter exploratief door de beperking in data. In de vijftien interviews werden geen thick data gegenereerd (Morse & Field 1995). Daarvoor waren de uitdrukkingsmogelijkheden van de participanten beperkt (Pols 2005).
Omdat de data grote verscheidenheid vertoonden en we omwille van het beperkte aantal interviews de verscheidenheid niet nog groter wilden maken, werden alle respondenten gerekruteerd op één afdeling van een psychiatrisch ziekenhuis, waar alleen mannen met een psychotische kwetsbaarheid verbleven die reeds een langdurig traject binnen de GGZ doorlopen hadden en nog steeds ernstige beperkingen ondervonden door die kwetsbaarheid.
De patiënten werden geselecteerd a.d.h.v. ‘purposive sampling’, op grond van een geanonimiseerde patiëntenlijst met administratief nummer, demografische gegevens en diagnoses. De behandelende psychiater besliste bij wie de deelname aan deze bevraging een mogelijk risico kon inhouden. 75% van de patiënten werd medisch geschikt bevonden.
“Rekening houdend met de autonomie van de patiënt, worden er (samen) sociale contacten gelegd en toekomstdoelen ontwikkeld”
De geselecteerde patiënt werd door een verpleegkundige van de afdeling uitgenodigd tot een eerste contact met de onderzoeker. Na toestemming contacteerde de onderzoeker de patiënt waarbij op individueel niveau verder uitleg over het onderzoek werd gegeven. Als ondersteuning werd een informatiebrief gebruikt. Een ‘informed consent’ werd ondertekend bij akkoord, waarna een afspraak voor het interview werd vastgelegd. Vijftien van de twintig geselecteerde patiënten gaven hun goedkeuring.
De weigeraars hadden demografische noch diagnostische verschillen t.o.v. de respondenten. Na twaalf interviews werden geen nieuwe data meer bekomen.
De dataverzameling vond plaats van december 2013 tot april 2014 d.m.v. vijftien semi-gestructureerde interviews. Hierbij werd het narratief karakter zoveel mogelijk nagestreefd. Het was een hele uitdaging voor de onderzoeker om de respondenten te blijven motiveren om met hun verhaal te komen. Respondenten reageerden tijdens het interview soms intermittent, vanuit een psychotische modus, wat het interviewen er niet gemakkelijker op maakte. De meeste respondenten hadden desondanks veel geduld om de onderzoeker te helpen om hen te begrijpen.
Om enerzijds los te komen van de directe focus op de onderzoeksvragen en anderzijds het verhaal van de respondent mee te beleven tijdens het interview, liet de onderzoeker zich voor de interviews inspireren door herstelverhalen (de Ruijter 2008) en in het bijzonder door Tielens’ citaat (2012): ‘Gelijk hebben is niet relevant’, waardoor rijkere data verzameld werden. Tijdens het interview werd gebruik gemaakt van parafrasering en het actief controleren of de interpretatie door de onderzoeker van het gesproken woord correct was. Afwijkende data werden gecontroleerd en bij uitspraken over negatieve ervaringen werd doorgevraagd om zo de data te verrijken en de bedoelingen van de respondent beter te begrijpen. Een interviewguide werd opgesteld en in de loop van het proces aangepast. Tijdens en na het interview werd gepolst naar de moeilijkheidsgraad van de vragen. De data van de interviews werden verzameld via geluidsopnames en aangevuld met veldnota’s. Alles werd woordelijk getranscribeerd.
Aan de hand van een iteratief proces werd ‘de drie fasen codering’ toegepast zoals in grounded theory methode gebruikelijk is (Wester 2004). Met het oog op het blootleggen van de belangrijkste concepten en hun relaties en om de focus niet te verliezen of te vervallen in het analyseren en beschrijven van losse feiten en individuen, werd doorheen het volledige proces gebruik gemaakt van onderzoekerstriangulatie en comparatieve analyse van de data uit voorgaande interviews. Gegevens werden verwerkt gebruikmakend van Nvivo versie 10.
De validiteit werd verder nagestreefd door het uitschrijven van de audit trail, het methodologische en analytische proces van beslissingen en door onderzoekerstriangulatie. Na het onderzoek kreeg een focusgroep hulpverleners van de onderzochte afdeling een presentatie van de resultaten en een membercheck o.v.v. een focusgroep van participanten en patiënten, die werd gevalideerd.
Voor de uitvoering van het onderzoek werd de goedkeuring verkregen van het ethisch comité UZ Gent en de ethische commissie van de Broeders van Liefde (B670201318853).
Resultaten
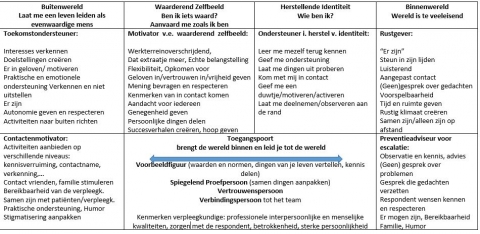
De data-analyse laat zien hoe de respondent zich beweegt binnen twee werelden, waarbij de verpleegkundige, afhankelijk van de wereld waarin de respondent zich op dat moment bevindt, voortdurend de afstemming moet maken met wat die respondent op dat moment nodig heeft. Deze beweging wordt voorgesteld in figuur 1. Het is balanceren tussen ziek zijn en mogelijkheden hebben, tussen rust en activatie, tussen binnen- en buitenwereld. Binnen deze twee werelden dienen de verpleegkundigen, zoals weergegeven in tabel 1, een aantal rollen op te nemen.
De continue verbondenheid en switch tussen de twee werelden die samen een eenheid vormen binnen de persoon, kan vergeleken worden met de möbiusband, die de samenvloeiing en de overgang tussen de binnen- en buitenwereld weergeeft en zo de nood aan een flexibele, attente houding van de verpleegkundige voorstelt. Bij belemmering tussen de overgang naar de twee werelden heeft de verpleegkundige de rol als toegangspoort om indien noodzakelijk de switch te ondersteunen.
We bespreken de resultaten aan de hand van vijf thema’s nl. de binnenwereld, de buitenwereld, de herstellende identiteit, waarderend zelfbeeld en de toegangspoort. Binnen deze vijf thema’s heeft de verpleegkundige verschillende rollen op te nemen (tabel 1).
De binnenwereld
De respondenten wensen vanuit hun anders-zijn voornamelijk rust te vinden en een plaats waar ze zichzelf kunnen zijn, zonder meer. De wereld is voor hen te veeleisend of begrijpt hen niet. Binnen de binnenwereld werden vier verpleegkundige rollen geformuleerd.
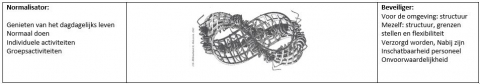
De verpleegkundige kan de rol als rustgever opnemen door rekening te houden met beperkingen en mogelijkheden van de patiënt, door hem te (h)erkennen, te beluisteren en zich aan te passen aan zijn noden. In een wereld van achterdocht en broosheid is het ervaren van veiligheid een noodzaak. De verpleegkundige kan hierbij als beveiliger fungeren. Het gevoel van veiligheid creëert op zich rust en kan op verschillende manieren bekomen worden.
Nauw verbonden met veiligheid is het voorkomen van escalatie, waarbij de verpleegkundige de rol heeft van preventieadviseur. De preventie van escalatie zit reeds vervat in de voorgaande rollen. Niemand is echter vrij van escalatie. In deze fase vragen de patiënten een respectvolle benadering waarbinnen ze de ruimte krijgen om zichzelf te mogen zijn. Het is van belang dat de verpleegkundigen de wensen van de respondent kent en er ook naar handelt, dat ze observeren en tijdig signalen opmerken om bij escalatie een veilige plaats te verschaffen waar de respondenten als mens blijven gezien worden, ook als het minder goed gaat. Een wens die dikwijls werd geuit, is een continue bereikbaarheid zodat hun gedachten geventileerd kunnen worden indien nodig. Sommige respondenten ervaren dat een gesprek over hun gedachten een negatieve invloed heeft op hun toestand en prefereren daarom een gesprek over dagdagelijkse dingen.
In hun binnenwereld is het vinden van ontspanning belangrijk. De verpleegkundige als ontspanner leert hun interesse(s) (her)ontdekken en creëert mogelijkheden in hun zoektocht naar ontspanning.
Herstellende identiteit
Door de psychose verliezen sommige respondenten een deel van hun identiteit, waardoor ze gedestabiliseerd worden en uit elkaar vallen, in de leegte en de chaos (Van Heule, 2011). In de data zien we een heropbouw na de confrontatie met ziekte en beperkingen, waarin men de vraag stelt: “Wie ben ik?” De zoektocht naar de herstellende identiteit is een proces dat zich in de twee werelden afspeelt en waarin de verpleegkundige een belangrijke rol kan spelen. De respondent wil zichzelf opnieuw leren kennen. “Op den duur weet je niet meer wie je bent.” Door contact te maken, feedback te ontvangen en via activiteiten proberen ze zichzelf te leren kennen. De verpleegkundige kan ondersteuner zijn in het herstel van de identiteit. Door een spiegel te zijn, samen dingen aan te pakken en zo een connectie te krijgen, helpt ze de respondent te herontdekken wie hij is. Door hem te vertrouwen krijgt hij opnieuw vertrouwen in zichzelf.
Het waarderend zelfbeeld
Een andere ontwikkeling komt voort uit de vraag: “Ben ik nog iets waard? Aanvaard me voor wie ik ben.” Door de psychose en de (zelf)stigmatisatie hebben sommigen een negatief zelfbeeld. Voor de verpleegkundige is hier de rol van motivator van waarderend zelfbeeld weggelegd, onder meer door de respondent de moeite waard te vinden om hem te leren kennen, door blijk te geven van vertrouwen en geloof in hem. Verpleegkundige acties worden vaak door respondenten afgetoetst via de vraag: “Vinden ze me waardig genoeg om dit voor mij te doen?”
De buitenwereld
Er zijn momenten waarop de respondent meer buiten zichzelf wil komen en de nood ervaart om deel uit te maken van een groter geheel, hier de buitenwereld genoemd. Ze willen verkennen wat deze wereld inhoudt en hoe het is om er als persoon met beperkingen aan deel te nemen. Ze zijn op zoek naar een manier om hun leven weer op de sporen krijgen, naar een streefdoel. De verpleegkundige kan hier als toekomstondersteuner helpen bij het inschatten van de mogelijkheden en hem waar nodig te activeren zodat hij niet bij de pakken blijft zitten. De respondenten willen als normaal behandeld worden. De verpleegkundige als normalisator ziet de respondenten als meer dan alleen hun ziekte. Als contactmotivator probeert de verpleegkundige het sociale netwerk van de respondent opnieuw aan te wakkeren of te behouden of activiteiten aan te bieden waardoor sociaal contact ondersteund wordt.
Toegangspoort
Bij de vaak geblokkeerde overgang tussen binnen- en buitenwereld kan de verpleegkundige als toegangspoort fungeren door een voorbeeldfiguur te zijn, een spiegelend proefpersoon waarmee veilig en laagdrempelig kan geëxperimenteerd worden om contact te leggen.
Discussie
Het doel van dit onderzoek was om vanuit patiëntenperspectief de betekenis van de psychiatrisch verpleegkundige voor de patiënt te onderzoeken via zijn noden tijdens een opname. Uit bovenstaande resultaten blijkt dat de verpleegkundige verschillende betekenissen kan hebben, afhankelijk van de toestand van de respondent op dat moment. De betekenissen werden geclusterd in rollen en weergegeven in tabel 1. Als we de onderscheiden rollen binnen de vijf thema’s bekijken, blijkt het belangrijk om als verpleegkundige in het contact met de respondent de integraliteit van de twee werelden te zien en zich daarbij op een evenwichtige wijze binnen deze eenheid te bewegen. Hierbinnen speelt er zich bij de respondent een continue wisselwerking af. Als toegangspoort moet de verpleegkundige zich op de respondent afstemmen om zo de werelden bij hem binnen te brengen. De verpleegkundige heeft daarbij, afhankelijk van het proces waar de respondent zich in bevindt, een actieve of toeschouwende rol te vervullen. De focus zal nu eens meer op de buitenwereld, dan weer op de binnenwereld liggen en de acties zullen dan ook steeds afgestemd moeten worden op de specificiteit van de respondent. De respondenten gaven soms tegenstrijdige aanbevelingen: de ene respondent had bijvoorbeeld veeleer nood aan een gesprek over zijn gedachten, terwijl dat bij anderen voor meer leed zorgde. De respondent voelt dit soms goed aan maar leeft mogelijk ook in een tweestrijd, waardoor hij niet altijd in staat is om aan te geven wat voor hem de beste strategie is. Dit moet de verpleegkundige goed afwegen. Het leren kennen van de respondent, het aannemen van een empathische basishouding, het bezitten van positieve nieuwsgierigheid om het verhaal van de respondent in volheid te begrijpen, het constructief aanwenden van opgedane ervaring en professionaliteit alsook een houding van actieve betrokkenheid zijn elementen die ondersteunend kunnen zijn voor de verpleegkundige in het maken van deze afweging.
Het was niet evident de respondenten te interviewen. Verpleegkundigen en patiënten zelf onderschatten hun mogelijkheden. De meeste respondenten kwamen in eerste instantie stil en onzeker over, hadden soms moeilijkheden om zich te concentreren en de inhoudelijke lijn van het gesprek vast te houden, waardoor een voornamelijk concrete vraagstelling gehanteerd werd. De antwoorden situeerden zich meestal in het hier en nu. Velen deden de moeite om hun psychose af te schermen. Eens in een psychotische beleving was het moeilijk om terug naar het onderzoeksdoel over te gaan. Via close reading bleken deze belevingen echter van belang om de beleving van de respondent te kunnen begrijpen. Dankzij de grote inzet van de respondenten om hen te leren begrijpen is de moeilijke opgave om hen te interviewen geslaagd maar genereerde het geen overvloedige data. Uit analyse van de data blijkt dat het zeker de moeite waard is om dergelijke respondenten te interviewen.
Aangezien de bevindingen uit deze studie grotendeels parallel lopen met de bevindingen van Wilken (2010), die onderzoek deed naar herstelzorg bij mensen met langdurige zorg in GGZ, kan de vraag gesteld worden of bovenvermelde bevindingen ziekteoverschrijdend zijn, of de omschreven betekenis van hun opname gelijk gesteld mag worden aan het proces van hun herstel en in welke mate de discipline van hulpverlener een verschil maakt in de conclusies.
Een breder onderzoek binnen een andere setting t.a.v. patiënten met andere (chronisch) psychiatrische aandoeningen, of m.b.t. ander hulpverleners zou een verrijking kunnen zijn en een bijdrage kunnen leveren in de verdere profilering van het verpleegkundige beroep. Een onderzoek met participerende observatie gecombineerd met een interview van verpleegkundige-patiënt zou de bovenstaande rollen verder kunnen toetsen en concretiseren.
Conclusie
Binnen ons onderzoek kunnen we concluderen dat de psychiatrisch verpleegkundige tijdens de opname een belangrijke betekenis kan hebben voor patiënten met een langdurig traject van leven met een psychotische kwetsbaarheid. Deze betekenis is het resultaat van een samenspel van verschillende rollen die idealiter worden afgestemd op de concrete situatie en de zorgnoden van de patiënt. Het opnemen van de rollen moet gebeuren via een integraliteitsbenadering dat rekening houdt met het continue interactieproces tussen twee werelden. In de binnenwereld, waar de patiënten rust, veiligheid en stabiliteit willen vinden, kan de verpleegkundige op een laagdrempelige wijze en evoluerend volgens het proces waarin de patiënt zijn herstellende identiteit kan opbouwen en ondersteund wordt in het waarderen van zijn zelfbeeld, de buitenwereld binnenbrengen. Rekening houdend met de autonomie van de patiënt, worden er (samen) sociale contacten gelegd en toekomstdoelen ontwikkeld. Met als uiteindelijk doel de patiënt een kwalitatief leven te laten leiden als evenwaardig persoon in een niet-stigmatiserende wereld. Voor het opnemen van de verschillende rollen, specifieke kenmerken en attitudes, en kennis dient de verpleegkundige de juiste kennis te bezitten om een zo optimaal mogelijke, herstelondersteunende verpleegkundige-patiëntenrelatie op te bouwen.
Allen, M.H., Carpenter, D., Sheets, J.L., Miccio, S. & Ross, R. What Do Consumers Say They Want and Need During a Psychiatric Emergency? Journal of Psychiatric Practice 2003; 9 (1): 39-58.
Andreasson, E. & Skärsäter, I. Patients treated for psychosis and their perceptions of care in compulsory treatment: basis for an action plan. Journal of Psychiatric and Mental Health Nursing 2012; 19: 15-22.
Dearing, K.S. Getting it, together: how the nurse-patient relationship influences treatment compliance for patients with schizophrenia. Archives of psychiatric nursing 2004; 18 (5): 155-163.
Debyser, B., Grypdonck, M., Defloor, T. & Verhaeghe, S. Involvement of inpatient mental health clients in the practical training and assessment of mental health nursing students: Can it benefit clients and students? Nurse Education Today 2011; 31: 198-203.
De Leeuw, M., Vanmeijel, B., Grypdonck, M. & Kroon, H. The quality of the working alliance between chronic psychiatric patients and their case managers: process and outcomes. Journal of Psychiatric and Mental Health Nursing 2012; 19: 1-7.
de Ruijter, B. Keerpunt: van psychose naar herstel. Assen: Koninklijke van Gorcum, 2007.
Ernst, B. Der zauberspiegel des M.C. Escher. Berlin: Taco, 1986, 99.
Forrest, S., Masters, H. & Brown, N. Mental health service user involvement in nurse education: exploring the issues. Journal of Psychiatric and Mental Health Nursing 2000; 7: 51-57.
Glaser, B. G. & Strauss, A. L. The discovery of grounded theory: Strategies for qualitative research. New Jersey: Aldine, 1967.
Hewitt, J. & Coffey, M. Therapeutic working relationships with people with schizophrenia: literature review. Journal of advanced nursing 2005; 52 (5): 561-570.
Hörberg, U., Brunt, D. & Axelsson, A. Clients’ perceptions of client-nurse relationships in local authority psychiatric services: a qualitative study. International journal of mental health nursing 2004; 13 (1): 9-17.
Holloway, I. & Wheeler S. Qualitive Research in Nursing and Healthcare. Oxford: Blackwell, 2010.
Lammers, J. & Happell, B. Consumer participation in mental health services: looking from a consumer perspective. Journal of Psychiatric and Mental Health Nursing 2003; 10: 385-392.
Lego, S. The One-To-One Nurse-Relationship. Perspectives in Psychiatric Care 1999; 35(4): 4-23.
Morse, J. M. & Field, P. A. Nursing research: The application of qualitative approaches. Thornes: Nelson, 1995.
Moyle, W. Nurse-patiënt relationship: A dichotomy of expectations. International Journal of Mental Health Nursing 2003; 12: 103-109.
Polit, D. F. & Beck, C. T. Essentials of Nursing research: Appraising Evidence for Nursing Practice. Philadelphia: Lippincott Williams and Wilkins, 2010.
Pols, J. Enacting Appreciations: Beyond the Patient Perspective. Health Care Analysis 2005; 13 (3): 203-221.
Scanlon, A. Psychiatric nurses perceptions of the constituents of the therapeutic relationship: a grounded theory study. Journal of Psychiatric and Mental Health Nursing 2006; 13: 319-329.
Tielens, J. In gesprek met psychose. Utrecht: De Tijdstroom, 2012.
Van Dusseldorp, L., Goossens, P. & van Achterberg, T. Mental Health Nursing and First Episode Psychosis. Issues in Mental Health Nursing 2011; 32: 2-19.
Van Heule, S. The Subject of Psychosis: A Lacanian Perspective. Hampshire: Palgrave Mac Millan, 2011.
Wilken J.P. Recovering Care: A contribution to a theory and practice of good care. Amsterdam: SWP, 2010.
Wester, F. Strategieën voor kwalitatief onderzoek. Muiderberg: Coutinho, 1987.
Wester, F. Analysis of qualitative research material. Huisarts en Wetenschap 2004; 47(12): 565-570.